Il Decreto Ministeriale 23 maggio 2022, n. 77, meglio noto come DM 77/2022, è la bussola della sanità di prossimità in quanto declina i modelli e gli standard per lo sviluppo dell’assistenza territoriale nel perimetro delle cure previste dal Servizio Sanitario Nazionale (SSN). Questo decreto rappresenta una delle principali riforme previste dalla Missione 6 – Salute del Piano Nazionale di Ripresa e Resilienza (PNRR) – “Reti di prossimità, strutture e
telemedicina per l’assistenza sanitaria territoriale” – ed è nato in seno a criticità del sistema note da tempo nella sanità territoriale e nella continuità delle cure, ma diventate contingenti e non più prorogabili alla luce delle carenze evidenziate durante la pandemia da COVID-19.
Argomenti
- La motivazione per la rivoluzionaria riforma della sanità territoriale
- La stratificazione della popolazione
- Il progetto di salute
- I team multispecialisti: Un cambiamento culturale nelle cure territoriali
- Modelli organizzativi e standard dell’assistenza territoriale
- CASE DI COMUNITÀ
- INFERMIERE DI FAMIGLIA O COMUNITÀ
- UNITÀ DI CONTINUITÀ ASSISTENZIALE
- CENTRALE OPERATIVA TERRITORIALE
- CENTRALE OPERATIVA 116117
- ASSISTENZA DOMICILIARE
- OSPEDALE DI COMUNITÀ
- RETE DELLE CURE PALLIATIVE
- SERVIZI PER LA SALUTE DEI MINORI, DELLE DONNE, DELLE COPPIE E DELLE FAMIGLIE
- PREVENZIONE IN AMBITO SANITARIO, AMBIENTALE E CLIMATICO
- TELEMEDICINA
- SISTEMI INFORMATIVI E DI QUALITA’
- Un modello già vecchio: Una visione critica e prospettive future
La motivazione per la rivoluzionaria riforma della sanità territoriale
Il DM 77/2022, la riforma della sanità territoriale, accompagna e completa la precedente riforma dei servizi sanitari relativa all’assistenza ospedaliera prevista dal Decreto Ministeriale 70/2015 che riporta la definizione degli standard qualitativi, strutturali, tecnologici e quantitativi relativi all’assistenza ospedaliera.
In questa previsione di legge vengono forniti gli standard per l’assistenza territoriale, si propongono dei modelli organizzativi ed assistenziali nuovi, si prevedono elementi per il contesto organizzativo e professionale entro il quale sviluppare gli investimenti del PNRR al fine di favorire l’integrazione tra gli ambiti sanitari, sociosanitari e sociali ferme restando le rispettive competenze e ferme restando le risorse umane e strumentali di rispettiva competenza. In generale, l’obiettivo atteso della riforma mira a migliorare l’accesso, la qualità e l’efficienza dei servizi sanitari e a garantire la sostenibilità economica del SSN in tutta la sua complessità. Il focus della riforma della territorialità risiede nell’attenzione all’Assistenza Primaria che rappresenta la prima porta d’accesso ad un servizio sanitario capace di rispondere alle esigenze sanitarie della popolazione d’oggi in ottica di “Planetary Health“.
La Planetary health è un approccio interdisciplinare che riconosce il legame inscindibile tra la salute umana e lo stato degli ecosistemi naturali. Nasce dalla consapevolezza che il degrado ambientale che deriva da fenomeni come il cambiamento climatico, l'inquinamento e la perdita di biodiversità, ha impatti diretti e indiretti sulla salute fisica, mentale e sociale della popolazione mondiale. Questo concetto promuove la sostenibilità come base per proteggere le generazioni presenti e future attraverso la ridefinizione delle politiche sanitarie integrandole con quelle ambientali, agricole, energetiche e urbane.
Il concetto di Planetary Health si integra con il DM 77/2022 per i fini comuni di promozione della prevenzione, l’assistenza territoriale di prossimità e l’approccio multidisciplinare, come elementi che favoriscono una visione olistica e sostenibile attraverso le determinanti della salute.
La Planetary Health evidenzia come le crisi sanitarie possano amplificare le disuguaglianze e al contempo, il DM/77 mira a farvi fronte con strumenti di prossimità territoriale. Similmente, la green health, intesa come promozione della salute attraverso la valorizzazione di pratiche green e la riduzione dell’impatto ambientale dei sistemi sanitari, rappresenta un’azione concreta verso questi obiettivi integrati.
L’Allegato 11 , recante gli aspetti tecnici, dopo un’inquadramento generale ed un accenno generale al quadro strategico sullo sviluppo dell’assistenza territoriale nel SSN, si concentra sulla definizione della stratificazione della popolazione e l’analisi del bisogno di salute tramite modelli predittivi che utilizzano i più noti fattori di rischio, le modalità di gestione integrata di patologie croniche e di situazioni complesse. Nella seconda parte, il documento descrive poi le articolazioni organizzativo funzionali dell’Azienda sanitaria locale (ASL) sul territorio.
In questa carrellata, in prima istanza vengono elencate le funzioni e gli standard organizzativi del Distretto, che a differenza delle articolazioni che seguono, non viene poi dettagliata nell’Allegato 2 – il documento con le indicazioni con valore prescrittivo – lasciandone quindi la realizzazione in capo alle molteplici diverse realtà regionali.
La stratificazione della popolazione
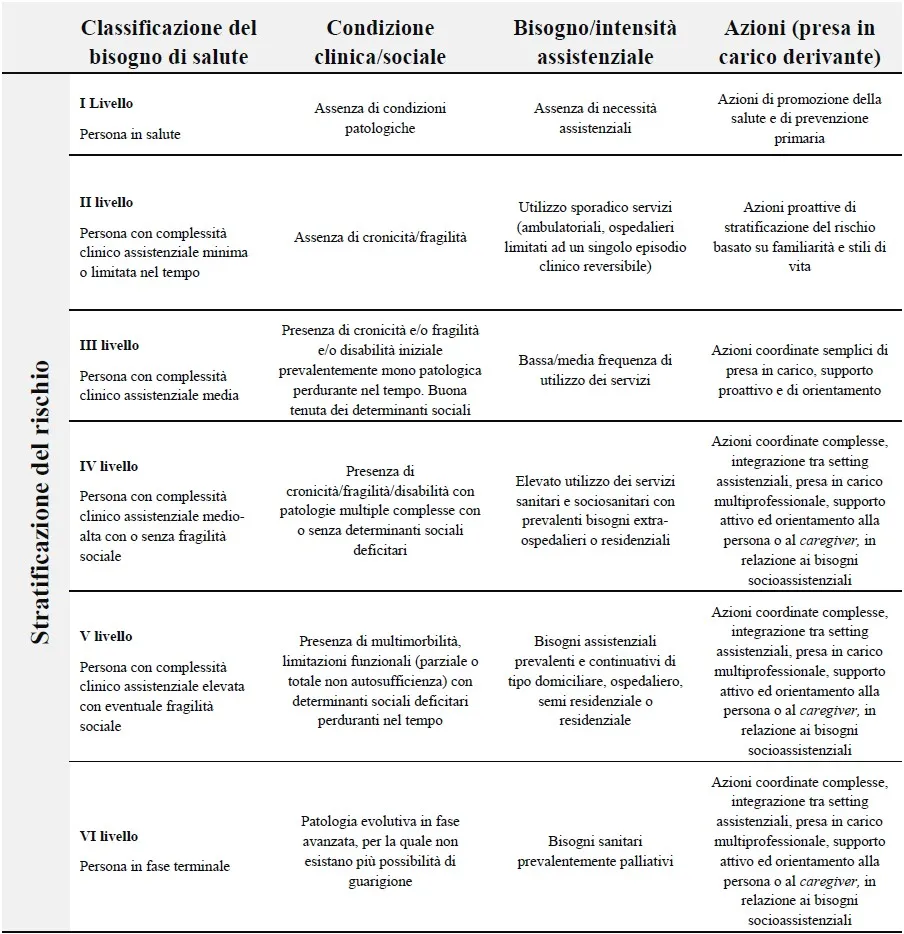
Il concetto di Stratificazione della Popolazione viene proposto come strumento di analisi per programmarne a livello territoriale la presa in carico della comunità sulla scia del Piano Nazionale della Cronicità. Questo approccio, in un’ottica di Medicina di Popolazione, mira a tutelare la salute non solo dei pazienti attivi, ma dell’intera comunità di riferimento attraverso la previsione, supportata dai dati, di diverse fasi:
- valutazione del profilo epidemiologico della popolazione di riferimento in un processo id stratificazione del rischio
- valutazione delle priorità d’intervento
- definizione del profilo d’offerta più appropriata di servizi socioassistenziali
- promozione della salute, prevenzione e diagnosi precoce
- presa in carico e gestione del paziente attraverso il piano di cura
- erogazione di interventi personalizzati e
- valutazione della qualità delle cure erogate.
Tale modello di stratificazione tenta di garantire equità nell’accesso e nella presa in carico a livello nazionale uniformandone gli strumenti di gestione.
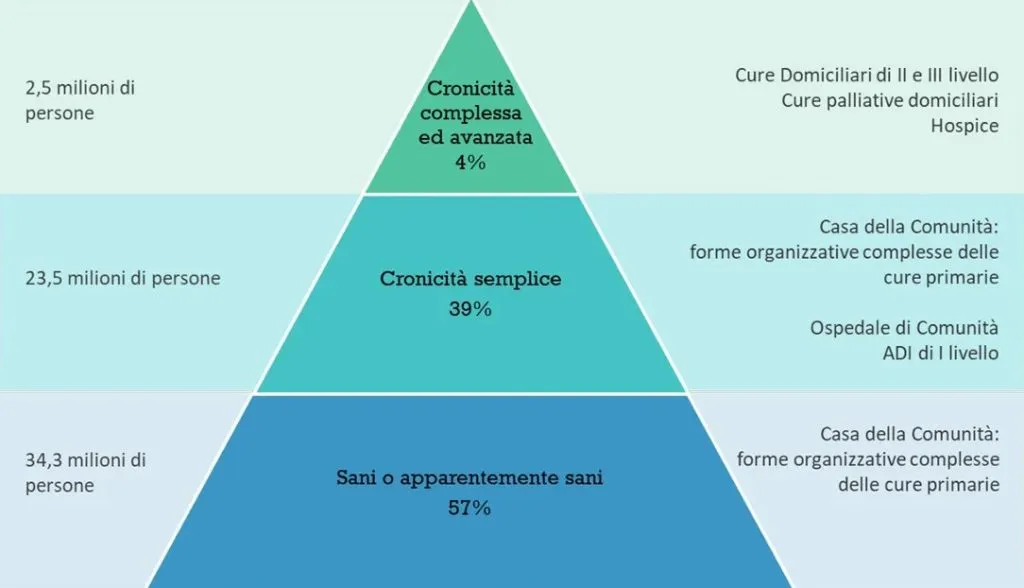
La Stratificazione della Popolazione per profili di rischio, attraverso algoritmi predittivi, permette di differenziare le strategie di intervento per la popolazione e per la presa in carico degli assistiti sulla base del livello di rischio, di bisogno di salute e consumo di risorse.
L’analisi dei bisogni consente di strutturare un piano assistenziale adeguato e proporzionato al livello di complessità che, attraverso la Sanità d’Iniziativa, permette l’attivazione proattiva dell’individuo di un’équipe multiprofessionale pronta a gestire l’evolversi della malattia e della fragilità espressa dalla persona. L’approccio integrato e flessibile garantisce continuità, appropriatezza e umanizzazione delle cure, elementi centrali per una sanità territoriale efficace e sostenibile.
Il progetto di salute
Il Progetto di Salute rappresenta lo strumento cardine per una presa in carico personalizzata, continuativa e proattiva della persona, incentrata sulla conoscenza del profilo epidemiologico della popolazione e sulla valutazione dei bisogni clinici, sociali e assistenziali.
Il Progetto di Salute viene attivato fin dal primo contatto con il SSN, anche in presenza dei soli fattori di rischio e consente di tracciare e accompagnare il percorso di cura dell’individuo nel tempo, garantendo coerenza, appropriatezza e – soprattutto – tempestività degli interventi in caso di decadimento o ricadute.
Basato sulla stratificazione dei bisogni di salute e sulla valutazione periodica della complessità, il progetto integra azioni cliniche, diagnostiche, riabilitative, socioassistenziali e di prevenzione, facilitando l’accesso ai diversi Piani Assistenziali Individualizzati (PAI) e Piani Riabilitativi Individuali (PRI), anche tramite strumenti innovativi previsti nel DM/77 stesso come la Centrale Operativa Territoriale (COT) e i sistemi di e-health.
I progetti di salute differiscono tra loro in quanto quelli semplici prevedono un’assistenza a pazienti stabili che non necessitano di un piano assistenziale (PAI) o di un piano riabilitativo (PRI). Inoltre, i progetti semplici si differenziano dai complessi perché non contemplano la definizione di un budget di salute.
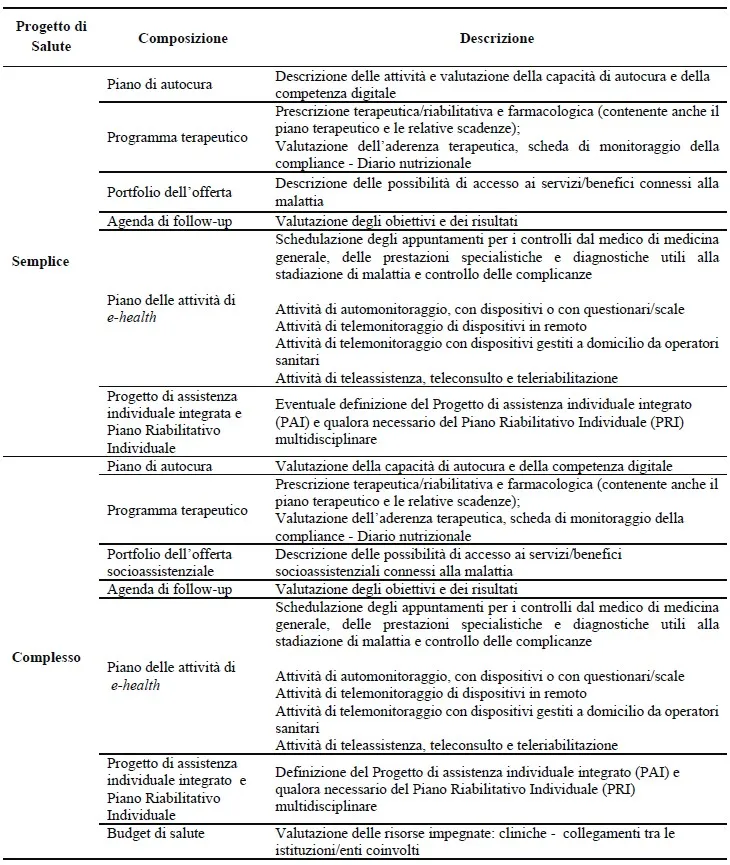
Il Progetto di Salute garantisce continuità tra i diversi setting assistenziali e alimenta in modo strutturato il Fascicolo Sanitario Elettronico (FSE), supportando così la governance distrettuale e la programmazione sanitaria secondo i principi del DM 77/2022.
I team multispecialisti: Un cambiamento culturale nelle cure territoriali
Al centro della trasformazione delle cure territoriali fin qui descritta, in continuità con le cure ospedaliere, vi è l’introduzione di un modello assistenziale centrato su innovative équipe multidisciplinari, composte da specialisti con competenze diverse e complementari. I professionisti che le compongono lavorano in sinergia all’interno delle nuove configurazioni organizzative previste dal DM 77 stesso quali, ad esempio, le Case della Comunità, le Centrali Operative Territoriali, gli Ospedali di Comunità, i tre principali cardini dell’organizzazione sanitaria territoriale.
Gli specialisti multidisciplinari previsti dal DM 77/2022 includono medici di medicina generale, pediatri di libera scelta, infermieri di famiglia e di comunità, farmacisti, assistenti sociali, fisioterapisti, psicologi, dietisti, logopedisti e altri professionisti sanitari e sociosanitari. L’obiettivo è costruire una rete assistenziale integrata e dinamica, capace di rispondere in maniera più efficiente e coordinata ai bisogni complessi, grazie alla collaborazione tra professionisti sanitari con competenze differenti che includono le dimensioni sociali, psicologiche, e riabilitative.
Uno dei punti di forza del modello multidisciplinare è infatti disponibilità di molteplici specialisti che permettono la personalizzazione degli interventi in grado di elaborare Piani Assistenziali Individualizzati (PAI), che tengono conto delle condizioni cliniche, delle esigenze familiari e delle risorse disponibili sul territorio.
Nel DM 77/2022 si riconosce anche l’importanza della formazione continua e dell’aggiornamento professionale per tutti i sanitari coinvolti in quanto pietra miliare e cuore pulsante della riforma dell’assistenza territoriale. L’integrazione multispecialistica e sistemica nei nuovi servizi territoriali, insieme all’orientamento alla prevenzione e gestione tempestiva, mira a creare una sanità efficiente e più vicina al cittadino. Quanto previsto si configura come cambiamento culturale prima ancora che organizzativo in quanto valorizza il lavoro multispecialistico come strumento principe per la gestione delle comunità a livello territoriale.
Quanto detto è, in particolare, reso possibile dalla previsione della Farmacia dei Servizi che rappresenta un presidio sanitario di prossimità fondamentale, grazie alla rete capillare delle farmacie convenzionate con il SSN. Oltre alla dispensazione dei farmaci, le farmacie svolgono attività di farmacovigilanza, effettuano test diagnostici e partecipano a campagne vaccinali (come quelle anti-Covid e antinfluenzali), in linea con quanto previsto dal Decreto Legislativo 153/2009. Questo modello operativo si integra pienamente con gli obiettivi del PNRR, promuovendo un’assistenza territoriale innovativa, digitalizzata e centrata sui bisogni del cittadino.
Modelli organizzativi e standard dell’assistenza territoriale
Il cuore del DM 77/2022 è la descrizione e definizione delle varie articolazioni dei modelli organizzativi dell’assistenza territoriale del Servizio Sanitario Nazionale, basato su una rete integrata e multidisciplinare che assicura prossimità, continuità e presa in carico globale della persona. Come detto precedentemente declinato, l’obiettivo è rafforzare la sanità di territorio, rispondendo in modo efficace ai bisogni della popolazione, in particolare dei soggetti fragili.
Nell’Allegato 1 del DM 77 vengono descritti nel dettaglio i modelli organizzativi e gli standard strutturali, tecnologici e qualitativi per ciascuna articolazione dell’assistenza territoriale.
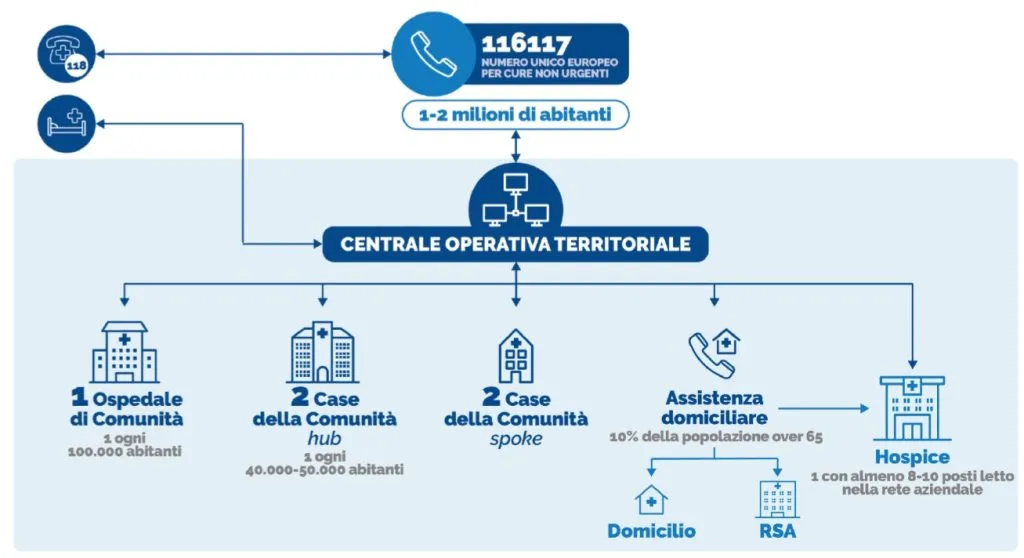
CASE DI COMUNITÀ
"La Casa della Comunità (CdC) è il luogo fisico e di facile individuazione al quale i cittadini possono accedere per bisogni di assistenza sanitaria, socio-sanitaria a valenza sanitaria e il modello organizzativo dell’assistenza di prossimità per la popolazione di riferimento."
INFERMIERE DI FAMIGLIA O COMUNITÀ
"L’Infermiere di Famiglia o Comunità è la figura professionale di riferimento che assicura l’assistenza infermieristica ai diversi livelli di complessità in collaborazione con tutti i professionisti presenti nella comunità in cui opera, perseguendo l’integrazione interdisciplinare, sanitaria e sociale dei servizi e dei professionisti e ponendo al centro la persona. L’Infermiere di Famiglia o Comunità interagisce con tutti gli attori e le risorse presenti nella comunità formali e informali. L'Infermiere di Famiglia o Comunità non è solo l’erogatore di cure assistenziali, ma diventa la figura che garantisce la risposta assistenziale all’insorgenza di nuovi bisogni sanitari espressi e potenziali che insistono in modo latente nella comunità. È un professionista con un forte orientamento alla gestione proattiva della salute. È coinvolto in attività di promozione, prevenzione e gestione partecipativa dei processi di salute individuali, familiari e di comunità all’interno del sistema dell’assistenza sanitaria territoriale nei diversi setting assistenziali in cui essa si articola."
UNITÀ DI CONTINUITÀ ASSISTENZIALE
"L’Unità di Continuità Assistenziale nel limite previsto ai sensi dell’articolo 1, comma 274, della legge 30 dicembre 2021 n. 234 è un’équipe mobile distrettuale per la gestione e il supporto della presa in carico di individui, o di comunità, che versano in condizioni clinico-assistenziali di particolare complessità e che comportano una comprovata difficoltà operativa."
CENTRALE OPERATIVA TERRITORIALE
"La Centrale Operativa Territoriale (COT) è un modello organizzativo che svolge una funzione di coordinamento della presa in carico della persona e raccordo tra servizi e professionisti coinvolti nei diversi setting assistenziali: attività territoriali, sanitarie e sociosanitarie, ospedaliere e dialoga con la rete dell’emergenza-urgenza."
CENTRALE OPERATIVA 116117
"La Centrale Operativa 116117 sede del Numero Europeo Armonizzato (NEA) per le cure mediche non urgenti offre un servizio telefonico gratuito alla popolazione attivo 24 ore su 24 e 7 giorni su 7 per tutte le prestazioni sanitarie e sociosanitarie a bassa intensità assistenziale."
ASSISTENZA DOMICILIARE
"Le Cure domiciliari è un servizio a valenza distrettuale finalizzato all’erogazione al domicilio di interventi caratterizzati da un livello di intensità e complessità assistenziale variabile nell’ambito di specifici percorsi di cura e di un piano personalizzato di assistenza."
OSPEDALE DI COMUNITÀ
"L’Ospedale di Comunità (OdC) è una struttura sanitaria di ricovero che afferisce alla rete di offerta dell’Assistenza Territoriale e svolge una funzione intermedia tra il domicilio e il ricovero ospedaliero, con la finalità di evitare ricoveri ospedalieri impropri o di favorire dimissioni protette in luoghi più idonei al prevalere di fabbisogni sociosanitari, di stabilizzazione clinica, di recupero funzionale e dell’autonomia e più prossimi al domicilio."
RETE DELLE CURE PALLIATIVE
"La rete delle cure palliative è costituita da servizi e strutture in grado di garantire la presa in carico globale dell’assistito e del suo nucleo familiare, in ambito ospedaliero, con l’attività di consulenza nelle U.O., ambulatoriale, domiciliare e in hospice. Le cure palliative sono rivolte a malati di qualunque età e non sono prerogativa della fase terminale della malattia. Possono infatti affiancarsi alle cure attive fin dalle fasi precoci della malattia cronico-degenerativa, controllare i sintomi durante le diverse traiettorie della malattia, prevenendo o attenuando gli effetti del declino funzionale."
SERVIZI PER LA SALUTE DEI MINORI, DELLE DONNE, DELLE COPPIE E DELLE FAMIGLIE
"Il Consultorio Familiare e l’attività rivolta ai minori, ove presenti, rappresentano la struttura aziendale a libero accesso e gratuita e sono deputati alla protezione, prevenzione, promozione della salute, consulenza e cura rivolte alla donna in tutto il suo ciclo di vita (comprese quelle in gravidanza), minori, famiglie all’interno del contesto comunitario di riferimento."
PREVENZIONE IN AMBITO SANITARIO, AMBIENTALE E CLIMATICO
"Il Dipartimento di Prevenzione (DP), come previsto dagli articoli 7, 7-bis, 7-ter e 7-quater del decreto legislativo 502/1992 e s.m., ha il compito di promuovere azioni volte a individuare e rimuovere le cause di nocività e malattia di origine ambientale, umana e animale, mediante iniziative coordinate con i distretti e con i dipartimenti dell'azienda sanitaria locale e delle aziende ospedaliere, prevedendo il coinvolgimento di operatori di diverse discipline."
TELEMEDICINA
"La telemedicina è una modalità di erogazione di servizi e prestazioni assistenziali sanitarie sociosanitarie a rilevanza sanitaria a distanza, abilitata dalle tecnologie dell'informazione e della comunicazione, e utilizzata da un professionista sanitario per fornire prestazioni sanitarie agli assistiti (telemedicina professionista sanitario – assistito) o servizi di consulenza e supporto ad altri professionisti sanitari (telemedicina professionista sanitario – professionista sanitario).
La telemedicina rappresenta un approccio innovativo alla pratica sanitaria, già consolidato in diversi ambiti sanitari, consentendo - se inclusa in una rete di cure coordinate - l’erogazione di servizi e prestazioni sanitarie a distanza attraverso l’uso di dispositivi digitali, internet, software e delle reti di telecomunicazione."
SISTEMI INFORMATIVI E DI QUALITA’
Nella previsione del sistema di cure territoriali è prevista la creazione di piattaforme digitali che raccolgano dati sulla salute e fragilità della popolazione, favorendo una gestione territoriale efficace ed efficiente. Per questo, tutte le unità operative territoriali che compongono il Distretto devono essere dotate di soluzioni digitali idonee ad assicurare la produzione nativa dei documenti sanitari in formato digitale, secondo gli standard adottati a livello nazionale, e la condivisione dei dati relativi a ciascun paziente tra i diversi professionisti sanitari coinvolti nell’assistenza.
Ciò può essere possibile solo con adeguate infrastrutture tecnologiche ed informatiche integrate e interoperabili sia con i sistemi dell’ecosistema di sanità digitale nazionali nonché con le soluzioni di telemedicina precedentemente citate.

Un modello già vecchio: Una visione critica e prospettive future
Alla luce delle difficoltà emergenti, sia in seguito alla pandemia da Covid-19 sia alla luce degli emergenti bisogni di salute, il DM 77/2022 attribuisce un ruolo strategico all’assistenza territoriale, ponendola al centro della riforma sanitaria in chiave di prossimità, integrazione e personalizzazione delle cure. Tuttavia, il decreto presenta alcune criticità, sia nel testo normativo che nella fase attuativa, demandata sia alle Regioni, che alle aziende sanitarie e – per specifici ambiti (come PUA, Consultori e UVMD), anche ai Comuni.
La scadenza – teorica – prevista per il 2026, fissata in linea con il cronoprogramma del PNRR, rende particolarmente sfidante il rispetto dei tempi per la realizzazione e la riorganizzazione dei servizi la cui reale efficacia ci si aspetta possa comunque realizzarsi pienamente negli anni a seguire.
Operativamente, le principali sfide riguardano:
- l’adeguamento infrastrutturale e organizzativo della rete territoriale, in particolare delle Case della Comunità e delle Centrali Operative Territoriali;
- la formazione e l’aggiornamento del personale sanitario, con focus su nuove figure come l’Infermiere di Famiglia e Comunità e le Unità di Continuità Assistenziale;
- la definizione uniforme di criteri per l’accesso, l’erogazione e la remunerazione della telemedicina, garantendo qualità, sicurezza, privacy e tracciabilità;
- la necessità di una reale diffusione ed accettazione delle tecnologie e dei dispositivi per il monitoraggio da remoto dei parametri clinici, essenziali per l’efficacia dell’assistenza domiciliare;
- l’attuazione di questo nuovo modello sarà possibile solo attraverso un’infrastruttura digitale capillare e interoperabile, in grado di supportare la medicina di iniziativa e il monitoraggio continuo della salute dei cittadini.
Sebbene il DM 77/2022 rappresenti un importante tentativo di riorganizzare l’assistenza territoriale, potrebbe già apparire in parte superato per diverse ragioni strutturali e di contesto. Innanzitutto, il modello proposto si basa su una logica organizzativa ancora centrata su strutture fisiche (come le Case e gli Ospedali di Comunità spesso fisicamente inglobati dentro i più grandi già in uso sofferenti ospedali), mentre le trasformazioni in atto richiedono un’assistenza sempre più diffusa, flessibile e digitale, capace di raggiungere il cittadino ovunque si trovi nelle periferie più remote, anche attraverso strumenti di telemedicina.
Inoltre, il decreto resta ancorato a un approccio bio-medico tradizionale, senza integrare pienamente le nuove visioni della salute come quella della planetary health, che considera l’interconnessione tra benessere umano, ambientale e sociale in un’ottica bio-psico-sociale che valorizzi pienamente anche il potenziale della competenze funzionali dell’individuo promosse da branche mediche come la riabilitazione e da figure mai pienamente promosse come i fisioterapisti di comunità.
Anche la segmentazione dei servizi in compartimenti organizzativi stagni rischia di frenare l’innovazione: in uno scenario dove cronicità, fragilità e disuguaglianze richiedono risposte trasversali e personalizzate, il sistema delineato appare ancora troppo rigido e burocratico.
Infine, il contesto socio-sanitario post-pandemico, segnato da carenza di personale, nuove vulnerabilità e rapide evoluzioni tecnologiche, impone un aggiornamento continuo del modello, che rischia di non essere garantito da un impianto normativo troppo definito e poco adattabile.
Per approfondimenti sul tema si consiglia la lettura dell’e-Book “Il DM 77/2022 sull’assistenza sanitaria territoriale” di Franco Pasaresi:
- Modelli e standard per lo sviluppo dell’Assistenza Territoriale nel SSN ↩︎









